¿Para que se utiliza?
Un frotis de sangre periférica se utiliza a menudo como una prueba de seguimiento de resultados anormales en un conteo sanguíneo completo (CBC) . Se puede usar para ayudar a diagnosticar y / o controlar las condiciones que afectan a numerosas poblaciones de células sanguíneas.
Si los resultados de un recuento automático de células y / o diferencial indica la presencia anormal de glóbulos blancos (WBC), glóbulos rojos (RBC), y / o plaquetas o si hay razón para sospechar que hay células anormales presentes en la sangre, a continuación, un frotis de sangre se llevará a cabo. Un examen con un profesional capacitado sigue siendo el mejor método para la evaluación e identificación de células inmaduras y anormales.
Un frotis de sangre periferica se utiliza frecuentemente para clasificar y / o identificar las condiciones que afectan a uno o más tipos de células de la sangre y controlar los sometidos a tratamiento para estas condiciones. Hay muchas enfermedades, trastornos y deficiencias que pueden afectar el número y tipo de células sanguíneas producidas, su función y su esperanza de vida.
|
Preparación de frotis de sangre periférica #1:
- Paso 1. Colocando una pequeña gota de sangre en un portaobjetos de vidrio para microscopio, usando una pipeta capilar de vidrio. Un aplicador de madera también se puede utilizar para este propósito.
- Paso 2. Un esparcidor ha sido posicionado en un ángulo y lentamente atraído hacia la gota de sangre.
- Paso 3. El esparcidor se ha puesto en contacto con la gota de sangre, nota la capa de sangre en el borde de la corredera de separación.
- Paso 4. El esparcidor está más retirado, dejando una fina capa de sangre detrás.
- Paso 5. La prueba de sangre esta casi completa.

- Paso 6. Resultado final. Después de secar durante aproximadamente 10 minutos, el portaobjetos se puede teñir manualmente o colocado en un teñidor de diapositivas automatizada.
¿A quien se solicita un frotis de sangre?
Se solicita a pacientes principalmente para evaluar porcentajes de células sanguíneas (numeros de celulas y sus formas), indicando la presencia de células inmaduras o anormales. También puede llevarse a cabo cuando el médico sospecha una deficiencia, enfermedad o trastorno que afecta a la producción de células sanguíneas o destrucción celular aumentada, tal como una anemia , trastornos mieloproliferativos , trastornos de la médula ósea , o leucemia . Algunos signos y síntomas que pueden indicar una de estas enfermedades de la sangre incluyen:
- Debilidad, fatiga
- Piel pálida
- Inexplicable ictericia
- hemorrágias
- La ampliación del bazo
- Dolor en los huesos
Resultados de la evaluación
Los resultados de la evaluación no presentan los mismos diagnósticos y más a menudo indican la presencia de una enfermedad causante, la gravedad, y la necesidad de pruebas de diagnóstico. Los resultados se tendrán en cuenta en el conteo sanguíneo completo y otras pruebas de laboratorio.
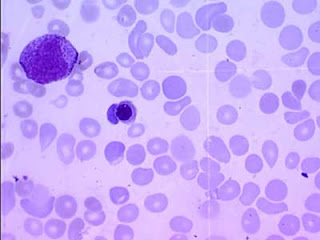
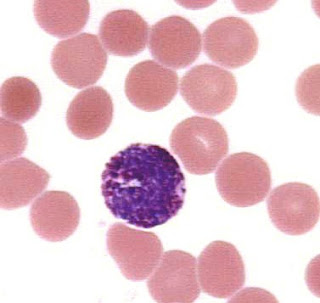
Los resultados de un frotis de sangre periférica suelen incluir una descripción de la apariencia de los glóbulos rojos, glóbulos blancos y plaquetas, así como cualquier otra anormalidad que se pueden ver.

El conteo de los glóbulos rojos
Los glóbulos rojos maduros son de tamaño uniforme (7 m) y no tienen un núcleo como la mayoría de las otras células lo hacen. Son redondas y aplanadas como una rosquilla(bicóncava). Debido a la hemoglobina dentro de los glóbulos rojos, aparecen de color rosa a rojo con un centro pálido después de la tinción del frotis sanguíneo. Cuando la apariencia de los glóbulos rojos (RBC morfología) es normal, se informarán como normocrómica y normocítica.
Aunque no todos los recuentos de glóbulos rojos serán perfectos, un número significativo de células que son diferentes en tamaño o forma puede indicar la presencia de una enfermedad. Algunos ejemplos de condiciones que pueden afectar a las células rojas de la sangre incluyen:
- Anemia
- Incluyendo variantes de la hemoglobina falciforme y talasemia
- Trastornos mieloproliferativos
- Trastornos de la médula ósea
Puede haber una o más irregularidades en el recuento de glóbulos rojos vistos en un frotis de sangre periférica. Dos ejemplos son:
- Anisocitosis: Tamaños variables de células rojas, pueden indicar una anemia; más pequeñas que los glóbulos rojos, con 7 micras se denominan microcitos y los glóbulos rojos de más de 7 m se denominan macrocitos.
- Poiquilocitosis: Diversas formas de glóbulos rojos, los cuales pueden incluir equinocitos, acantocitos, eliptocitos, queratocitos, rouleaux, células falciformes.
Recuento de glóbulos blancos
Como parte de una evaluación de frotis, un recuento de glóbulos blancos se realiza. Típicamente, al menos 100 glóbulos blancos se encuentran, se contaron y se clasificaron según su tipo. El porcentaje de cada tipo es calculado. Además, el aspecto (morfología) y etapa de desarrollo de los glóbulos blancos se observó. Los glóbulos blancos tienen un núcleo rodeado de citoplasma . Todos los leucocitos se derivan de la médula ósea de células madres . En la médula, se diferencian en dos grupos: las células mieloidea y linfoide. Maduran en cinco tipos diferentes de glóbulos blancos.
Los que tienen gránulos en su citoplasma se denominan también "granulocitos" e incluyen:
- Los neutrofilos (10-18 micras) son células que tienen citoplasma con gránulos de color rosa o púrpura. Ellos componen la mayoría de los glóbulos blancos en un adulto sano. Están implicados en la defensa contra las infecciones.
- Los eosinófilos (10-15 micras) se reconocen fácilmente en el frotis teñidos grandes y gránulos rojo-naranja .Por lo general bajo el número de (1-3%), lo más a menudo aumentan en número en las personas con alergias y parásitos infecciones.
- Los basofilos (10-15 micras) tienen gránulos grandes, negros y son el tipo menos frecuente de ver en en recuento completo sanguineo (1%).
Los granulocitos no incluyen:
- Los monocitos: Son generalmente el más grande de los glóbulos blancos (12-20 micras) y se refiere a menudo como células depuradoras (fagocitos). Ellos pueden ingerir partículas tales como restos celulares, bacterias , u otras partículas insolubles.
Muchas enfermedades y condiciones pueden afectar la cantidad absoluta o relativa de glóbulos blancos y su aparición en un frotis de sangre. Ejemplos de algunas de las condiciones siguientes:
- Infecciones y / o inflamación - Puede aumentar ciertos tipos de glóbulos blancos
- Trastornos de la médula ósea - Dependiendo de la condición, puede aumentar o disminuir el número absoluto y relativo de los glóbulos blancos
- Alergias - Puede afectar el número de eosinófilos.
- Cáncer o trastorno mieloproliferativo - Células blancas inmadutas de la sangre, se pueden observar en el frotis de sangre periférica ; Los blastos se encuentran normalmente en la médula ósea, donde se producen los glóbulos blancos y madura antes de ser liberados en la sangre.
Las plaquetas
Estos son fragmentos de células que se derivan de grandes en la médula ósea, llamadas células megacariocitos . Tras la liberación de la médula ósea, aparecen como fragmentos en la sangre periférica. Cuando hay un daño de los vasos sanguíneos u otras hemorragias, las plaquetas se activan y comienzan a agruparse, esto es el comienzo de un coágulo de sangre.
Debe haber un número suficiente de plaquetas para controlar el sangrado. Si hay demasiado pocos, de si no funciona correctamente, la capacidad para formar un coágulo se deteriora y puede ser una situación que amenaza la vida. En algunas personas, exceso de plaquetas puede ser producido, lo que puede dar lugar a interferencias con el flujo de sangre, aumentando el riesgo de una persona de desarrollar un coágulo de sangre. Estas mismas personas también pueden experimentar sangrado debido a que muchas de las plaquetas adicionales pueden ser disfuncional a pesar de que parecen normales.
Un recuento de plaquetas suele ser parte de un recuento sanguíneo completo . Un número anormalmente bajo o alto en el número de plaquetas puede ser evaluado en la preparación de un frotis de sangre periférica para visualizar directamente las anomalías en la forma o tamaño. Por ejemplo, las plaquetas grandes o plaquetas gigantes pueden ser vistas en los trastornos mieloproliferativos o trombocitopenia inmunes, una condición en la cual el sistema inmune inapropiadamente produce anticuerpos dirigidos contra las plaquetas.
- Video sobre la realización de un frotis de sangre periférica.